糖胖症(Diabesity)是結合糖尿病(Diabetes)及癡肥(Obesity)的疾病,因肥胖人士大多數亦是糖尿病患者。大眾普遍認為肥胖是個人自身問題,減肥失敗是因個人飲食無節制、疏於運動及意志力不足所致。
傳統治療以控制為目標 單憑意志未必能成功減肥
當能量代謝失衡,身體會分泌大量促進食慾的飢餓素荷爾蒙(Ghrelin),令患者在大腦驅使下出現「食極唔夠」的情況。進食過量但胰島素分泌不足或出現胰島素阻抗,病人會因血糖過高而患上糖尿病,併發症一般在病發十多二十年後便陸續出現。傳統治療以控制血糖為目標,病情較輕可以藥物及改善生活習慣為治療基礎。若患者服用口服藥後情況仍未見改善,就要轉為注射胰島素。

部分人單靠意志力節食及運動來減肥,卻堅持不久。曾有醫學雜誌發表研究報告,經長時間追蹤多名肥胖人士,發現體重指標(BMI)超出某個數字的參加者,即使在飲食及運動方面接受專業監察及指導,不論用上任何減肥方法都不見效,只有約5%能真正達到持續有效減重的效果。
部分人減重失敗或成效短暫,是因為荷爾蒙分泌出現問題,以致大腦接收錯誤訊號,干擾原本的能量代謝機制。要「撥亂反正」,外科專科醫生可以透過代謝手術,改變患者消化系統的結構及荷爾蒙分泌,糾正代謝機制,以維持適當體重、解決或延緩相關併發症,甚至根治糖尿病,效果比單靠改變生活習慣或藥物治療更為顯著。
代謝手術:將消化系統視為內分泌系統 改變腸道結構及荷爾蒙分泌
代謝手術有逾二十多種,而香港每年進行約三百多宗相關手術。有別於把水球置於胃部、令超重人士感到「易飽少食」的機械式減重手術,代謝手術涉及改變消化系統的結構。醫生會按患者病情而決定施行縮胃手術或腹腔鏡胃繞道手術,當中以前者最為普遍。
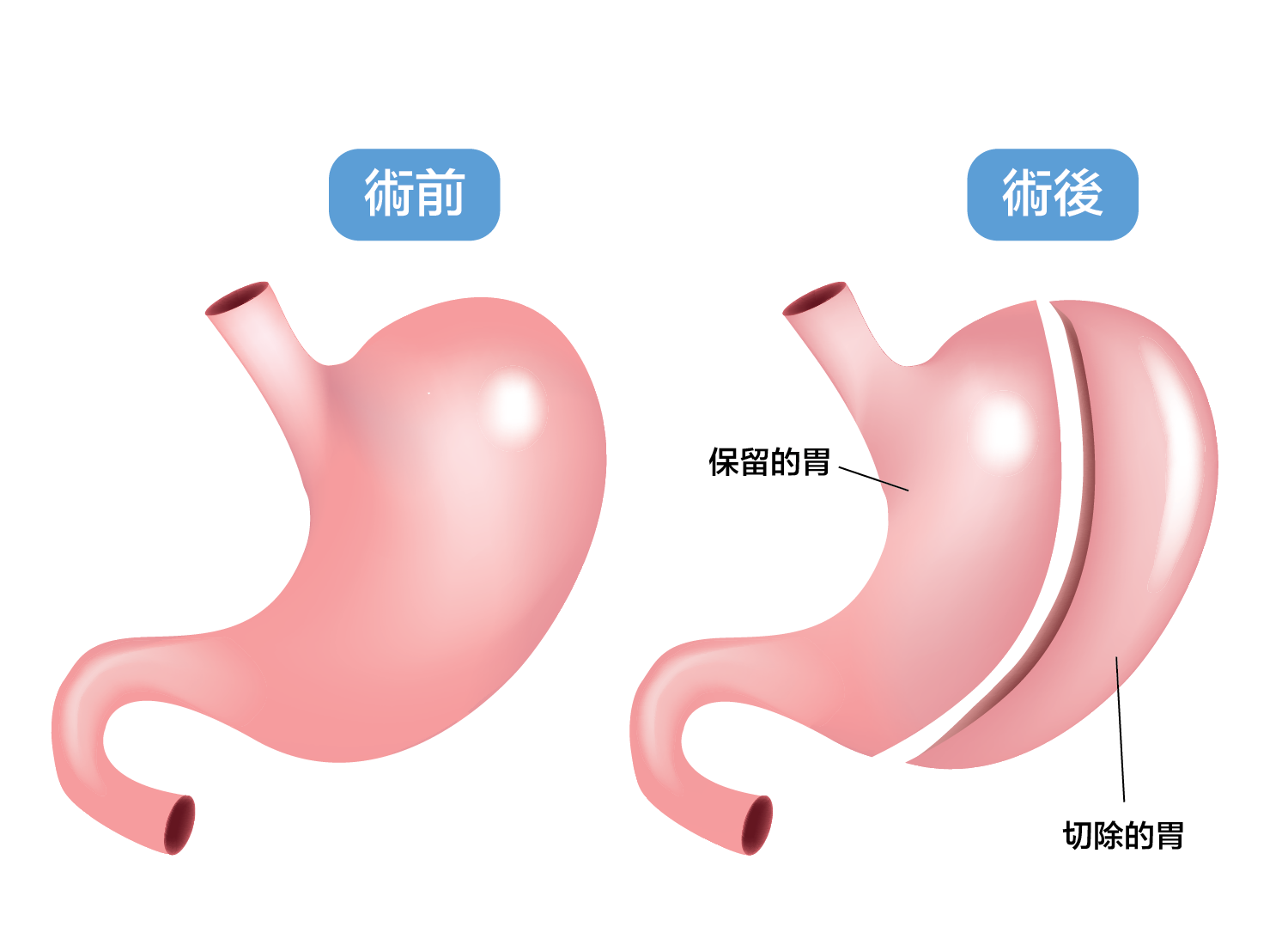
顧名思義,縮胃手術是藉着限制胃部容量以達致減重效果。外科專科醫生會以保留袖狀形式切除大部分胃部,當中包括分泌食慾荷爾蒙的胃底,一方面縮短食物逗留在胃部的時間,同時令患者不易肚餓,降低食慾。切除胃底後,食物較快進入腸道,遠端腸道壁會分泌Glucagon-like peptide 1(GLP-1)、Peptide YY(PYY)兩種荷爾蒙,刺激胰臟的胰島素細胞分泌胰島素,荷爾蒙更早發出訊號,令患者進食後血糖不會過高,能有效控制血糖。縮胃手術佔代謝手術個案八至九成,過程簡單安全,長期併發症發生率低,大部分病人術後都可維持有質素的生活。
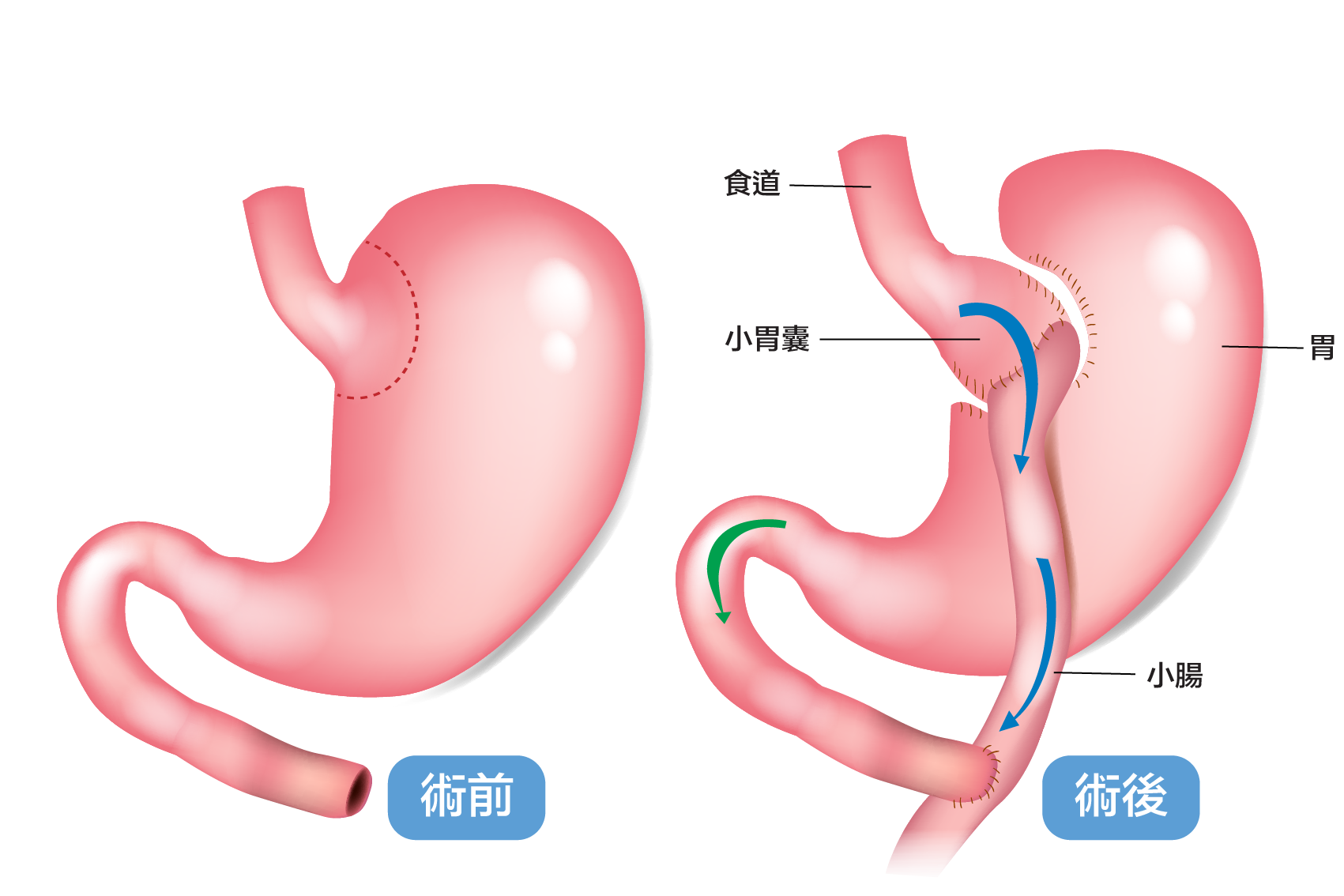
腹腔鏡胃繞道手術相對複雜,大致分為兩個步驟,首先外科專科醫生會利用腹腔鏡將胃部近端及遠端分割出來,於側胃製造30至60毫升的小胃囊,以限制進食。第二個步驟是把小腸分開,將小腸遠端接口與小胃囊接合,而近端接口會連接至相距小胃囊1至1.5米的小腸接口,以減低營養吸收能力。由於手術後進食的食物會很快經過小胃囊直接進入遠端小腸,故不單能減低食量,更使刺激胃口的荷爾蒙(Ghrelin)分泌減少,有助減低食慾。另外,當食物繞過十二指腸及空腸直接進入迴腸,可增加腸促荷爾蒙(Incretin)的產生,令血糖水平得以立即改善,有效治療二型糖尿病,效果更勝縮胃手術。然而此手術需時較長,風險亦較大,而且於日後進行胃鏡檢查時無法一併觀察胃部遠端,故對較常出現胃癌的亞洲人來說並非首選。
接受縮胃手術後,病人毋須長期服用補充劑或胃藥,相反,接受腹腔鏡胃繞道手術人士則要終身服用維他命補充劑。一般而言,代謝手術有機會導致滲漏(<5%)、流血(<5%)或死亡(<0.1%),惟風險極低,逾八、九成代謝病患者在術後都能痊癒,成功率頗高。手術雖然可以幫助患者大大減少食量,但千萬不要以為手術後體重必定會自然下降﹔如術後不節制飲食,食量有可能回升,令患者回復肥胖。患者須在術後改變及適應新的飲食習慣,在營養師的協助下進行低脂及低糖飲食,切忌暴飲暴食。不論接受哪種代謝手術,患者仍要注意飲食及保持運動,才能達致理想的減重效果。

數據證代謝手術有效預防併發症
糖尿病患者的壽命較其他健康良好的人士平均短五至二十年。臨床數據證實,代謝手術不論對健康、甚至社會效益都帶來益處,能夠協調患者減肥只是其中一個可看得到的好處。代謝手術可以改變人體荷爾蒙機制、腸道益生菌的製造、膽固醇循環次數及速度,可令患者的血糖在短時間內恢復正常。總括而言,手術不但能有效根治糖尿病,長遠更可避免或推遲中風、心臟病、腎衰竭等併發症,毋須終身洗腎或進行器官移植。

糖胖症並非不能根治,患者只要把握治療黃金時間,及早求診及接受代謝手術,很大機會可免除後顧之憂。

養和醫院外科名譽顧問醫生
外科專科醫生
養和專欄系列文章: